Oczekiwanie na dziecko w małym mieszkaniu przypomina czasem zaawansowaną partię Tetrisa. Każdy...

NAJNOWSZE PORADNIKI

Oczekiwanie na dziecko w małym mieszkaniu przypomina czasem zaawansowaną partię Tetrisa. Każdy...

Wokół diety w ciąży narosło mnóstwo opowieści, które przekazywane z pokolenia na pokolenie...

Dla wielu kobiet ciąża to czas, w którym dotychczasowe nawyki związane z odpoczynkiem muszą ulec...

Choć artykuł, który masz przed sobą, jest długi – warto poświęcić mu czas. Dlaczego? Bo mitów i nieporozumień dotyczących stosowania leków podczas karmienia piersią narosło zaskakująco dużo. Wiele kobiet, kierując się strachem lub niepełnymi informacjami, rezygnuje z leczenia albo pochopnie odstawia dziecko od piersi. Tymczasem prawda jest bardziej złożona – i zdecydowanie bardziej wspierająca mamę niż się wydaje.
Ten kompleksowy przewodnik nie namawia do zażywania leków, lecz rzetelnie wyjaśnia wszystkie najważniejsze pojęcia i zasady związane z farmakoterapią w okresie laktacji. Odpowiadamy na pytania, jak ocenić bezpieczeństwo danego preparatu, co oznaczają tajemnicze symbole L1–L5, dlaczego ulotki nie zawsze są pomocne i gdzie szukać sprawdzonych informacji.
Naszym celem jest uspokoić i wesprzeć mamy – bo aby dziecko było zdrowe, mama również musi być zdrowa. A odpowiednio dobrane leczenie nie szkodzi laktacji – może ją wręcz wspierać, eliminując problemy zdrowotne, które mogą ją zaburzać. Zapraszamy Cię do lektury – krok po kroku przeprowadzimy Cię przez najważniejsze zagadnienia związane z lekami w okresie karmieniem piersią.
Pamiętaj jednak o jednej bardzo ważnej rzeczy: jeżeli nie rozumiesz treści, które czytasz, jeżeli nie umiesz sprawdzić bezpieczeństwa leku, jeżeli chorujesz przewlekle i wymagasz stałego leczenia farmakologicznego lub po prostu nie masz pewności czy możesz jakikolwiek lek zażyć, to najbezpieczniejszą opcją dla Ciebie i dziecka jest konsultacja ze specjalistą medycznym!
Karmienie piersią nie musi wykluczać stosowania leków – wręcz przeciwnie, w wielu przypadkach możliwe jest kontynuowanie leczenia bez przerywania laktacji. Kluczową kwestią nie jest bowiem sama nazwa handlowa preparatu, lecz jego substancja czynna, czas półtrwania oraz sposób metabolizowania w organizmie matki. Obawa przed negatywnym wpływem leków na dziecko często prowadzi do decyzji o odstawieniu od piersi lub rezygnacji z leczenia, co może mieć negatywne konsekwencje zdrowotne zarówno dla matki, jak i dla dziecka. Warto podkreślić, że większość leków przenika do mleka kobiecego w niewielkich ilościach – zazwyczaj znacznie poniżej poziomu terapeutycznego dla niemowlęcia. Dlatego też ocena bezpieczeństwa stosowania danego preparatu podczas karmienia piersią wymaga uwzględnienia nie tylko rodzaju substancji, ale także wieku dziecka, częstości karmień, ogólnego stanu zdrowia malucha oraz możliwości zastosowania alternatywnych leków. Profesjonalna analiza tych czynników pozwala podejmować decyzje oparte na aktualnej wiedzy naukowej, a nie na domysłach czy lękach.
Ocena bezpieczeństwa stosowania leku podczas laktacji powinna opierać się na rzetelnych, naukowych źródłach, a nie wyłącznie na ulotce dołączonej do opakowania. Kluczowym narzędziem w rękach świadomej mamy lub specjalisty są wiarygodne bazy danych uwzględniające aktualną wiedzę medyczną. Jedną z najczęściej polecanych jest polska wyszukiwarka kobiety.med.pl, która umożliwia sprawdzanie preparatów według nazwy handlowej lub substancji czynnej. Znaczącym uzupełnieniem jest międzynarodowa baza e-lactancia.org, opracowywana przez zespół hiszpańskich specjalistów z Fundacji APILAM. Serwis ten klasyfikuje substancje pod względem ryzyka dla karmionego dziecka, uwzględniając dane farmakokinetyczne, badania kliniczne oraz ewentualne skutki uboczne i często rekomenduje zastosowanie innego leku z inną, bezpieczniejszą substancją czynną. Korzystanie z tych źródeł daje dostęp do niezależnych, eksperckich analiz, które pomagają podjąć świadomą decyzję, bez zbędnych kompromisów między zdrowiem matki a bezpieczeństwem dziecka. Warto zaznaczyć, że w przypadku leków złożonych należy sprawdzić każdy składnik aktywny oddzielnie.
Klasyfikacje leków stosowanych w okresie laktacji zostały opracowane przez różnych ekspertów i instytucje w celu oceny ryzyka związanego z ekspozycją niemowlęcia na substancje lecznicze zawarte w mleku matki. Jedną z najczęściej stosowanych jest klasyfikacja dr. Thomasa Hale’a, farmakologa specjalizującego się w farmakoterapii kobiet karmiących. Hale opracował pięciostopniową skalę oznaczoną symbolami L1 – L5, która precyzyjnie określa poziom bezpieczeństwa danej substancji w kontekście karmienia piersią.
Z kolei klasyfikacja Briggsa – opisana w podręczniku Drugs in Pregnancy and Lactation – dostarcza bardziej szczegółowych informacji, obejmujących nie tylko ryzyko podczas laktacji, ale również podczas ciąży. Uwzględnia dane z badań na ludziach i zwierzętach, reakcje niepożądane, parametry farmakokinetyczne oraz rekomendacje kliniczne. W praktyce może być użyteczna dla lekarzy, ale dla pacjentek bywa mniej przejrzysta.
Światowa Organizacja Zdrowia (WHO) również opracowała własne wytyczne dotyczące stosowania leków w okresie laktacji, szczególnie przydatne w krajach o ograniczonym dostępie do zaawansowanych systemów farmakologicznych. Klasyfikacja WHO dzieli leki na te, które można bezpiecznie stosować podczas karmienia piersią, oraz te, których należy unikać lub zastąpić alternatywami.
Symbole L1 – L5 stanowią część klasyfikacji stworzonej przez dr. Thomasa Hale’a, która została opracowana z myślą o kobietach karmiących piersią. System ten opiera się na dostępnych danych naukowych i służy do oceny ryzyka wynikającego z obecności substancji leczniczej w mleku matki. Klasyfikacja ta jest przejrzysta i intuicyjna, dzięki czemu znajduje zastosowanie zarówno w praktyce klinicznej, jak i podczas indywidualnych konsultacji z pacjentkami.
System L1 – L5 ułatwia podejmowanie decyzji klinicznych i pozwala dobrać lek, który będzie skuteczny dla matki, a jednocześnie bezpieczny dla karmionego dziecka. W praktyce wielu specjalistów korzysta z tej klasyfikacji jako pierwszego punktu odniesienia przy analizie farmakoterapii w okresie laktacji.
Oprócz klasyfikacji Hale’a, Briggsa i WHO w środowisku medycznym funkcjonuje kilka innych systemów oceny leków, z których część bywa błędnie stosowana w odniesieniu do kobiet karmiących. Najczęściej spotykanym nieporozumieniem jest odwoływanie się do klasyfikacji FDA dotyczącej ciąży (A, B, C, D, X). Choć ta skala ocenia potencjalne ryzyko stosowania leków u kobiet w ciąży, nie jest przeznaczona do oceny bezpieczeństwa podczas laktacji i nie powinna być traktowana jako wskazówka przy karmieniu piersią.
W praktyce klinicznej coraz częściej bierze się pod uwagę również parametry farmakokinetyczne, takie jak:
W analizach naukowych stosuje się także wskaźnik Relative Infant Dose (RID), który porównuje dawkę, jaką dziecko otrzymuje z mlekiem, do dawki stosowanej u dorosłego. RID poniżej 10% jest uznawany za bezpieczny w większości przypadków.
Znajomość różnych systemów i parametrów pozwala na bardziej precyzyjną ocenę bezpieczeństwa farmakoterapii w laktacji oraz wspiera decyzje terapeutyczne podejmowane przez lekarzy i farmaceutów.
Poszukiwanie wiarygodnych informacji na temat bezpieczeństwa farmakoterapii podczas karmienia piersią powinno opierać się na naukowo zweryfikowanych źródłach, które uwzględniają aktualne dane farmakokinetyczne oraz wyniki badań klinicznych. Kluczowym narzędziem w tym zakresie są specjalistyczne bazy wiedzy stworzone z myślą o kobietach karmiących i personelu medycznym.
Do najczęściej polecanych należą:
Dodatkowo, warto korzystać z wiedzy doradców laktacyjnych, farmaceutów klinicznych oraz lekarzy posiadających doświadczenie w leczeniu kobiet karmiących. Tylko interdyscyplinarne podejście, oparte na sprawdzonych źródłach, pozwala podjąć bezpieczną i świadomą decyzję o stosowaniu leku w okresie laktacji – z poszanowaniem zarówno zdrowia matki, jak i dobra dziecka.
Podstawą bezpiecznego stosowania leków podczas laktacji jest analiza ich substancji czynnych, czyli składników odpowiedzialnych za działanie terapeutyczne. To właśnie substancje aktywne – a nie nazwy handlowe preparatów – należy weryfikować w bazach wiedzy o bezpieczeństwie farmakoterapii w okresie karmienia piersią. Informacje te można znaleźć na opakowaniu leku, w Charakterystyce Produktu Leczniczego (ChPL), a także w wyszukiwarkach internetowych typu Rejestr Produktów Leczniczych URPL.
W większości przypadków nazwę składnika aktywnego znajdziemy już na opakowaniu. Zobaczcie na zdjęcia poniżej. Nurofen to nazwa handlowa leku, a nie składnik aktywny. Substancją aktywną w przypadku tego środka przeciwbólowego jest Ibuprofenum. Jeżeli nie znajdziemy informacji na opakowaniu, zawsze będzie on w ulotce dołączonej do leku.

Ale… najczęściej na opakowaniu pojawi się nazwa łacińska, a w bazach wyszukiwarek, które dostarczają wiedzy o składnikach aktywnych nazwa angielska. Szukając po haśle Ibuprofenum nie dostaniemy informacji o leku:
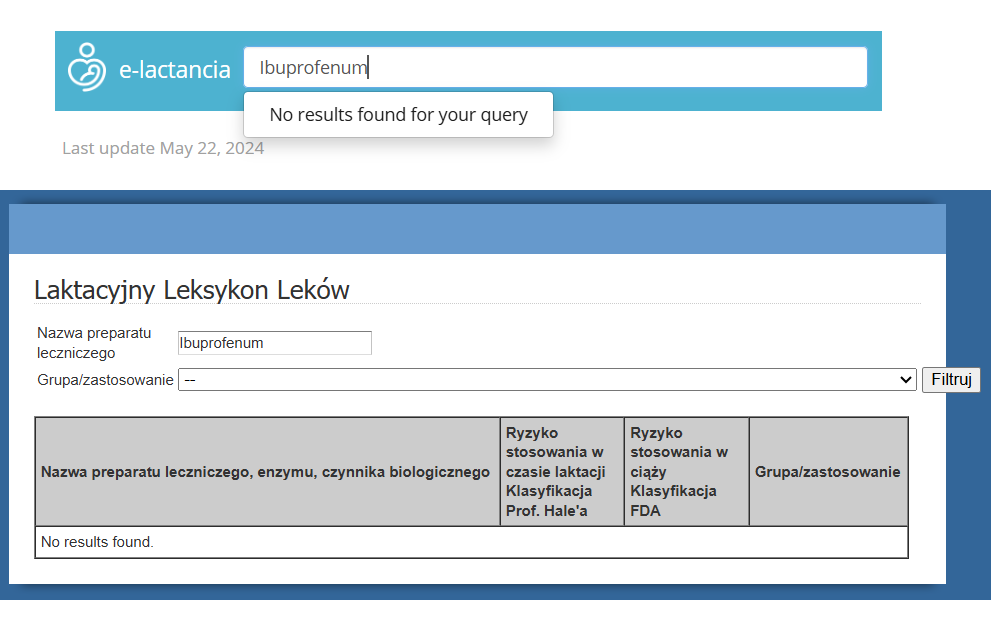
Żeby dowiedzieć się czy składnik aktywny Nurofenu jest bezpiecznym do stosowania w okresie laktacji, musimy nazwę łacińską przetłumaczyć na angielską, czyli Ibuprofenum na Ibuprofen i wówczas dostaniemy odpowiedź:

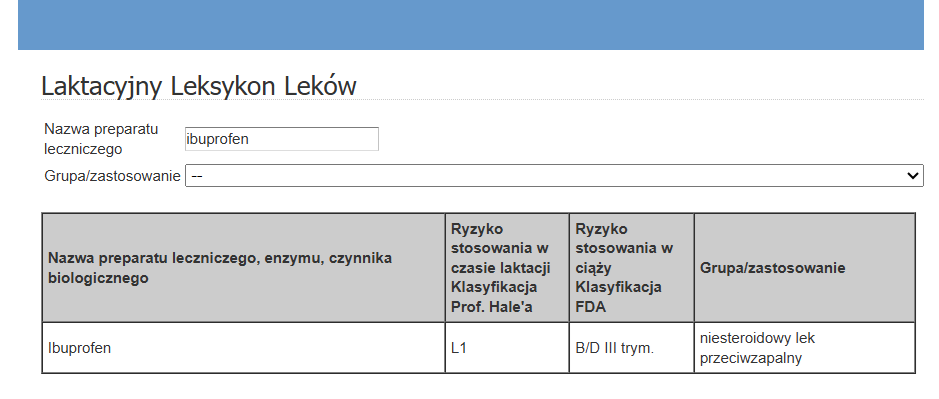
Tłumaczenie składników nie jest też procesem skomplikowanym, a większość informacji znajdziemy korzystając z wyszukiwarki Google.
W przypadku leków złożonych, czyli zawierających więcej niż jedną substancję czynną, każdy składnik należy analizować oddzielnie.
Warto również zwrócić uwagę na formę farmaceutyczną – preparaty stosowane miejscowo (np. maści, krople do nosa, plastry) mają zwykle mniejszy potencjał przenikania do mleka niż formy doustne czy dożylne. Dla pewności najlepiej korzystać z baz takich jak e-lactancia.org, gdzie wyszukiwanie według nazwy substancji pozwala na szybkie uzyskanie rzetelnej i aktualnej informacji, niezależnie od producenta czy formy preparatu.
Dodam jeszcze jedną rzecz. To, że lek został sklasyfikowany jako bezpieczny nie oznacza, że możemy traktować go jak cukierka. Jeżeli codziennie po niego sięgamy, bo np. boli nas głowa albo mamy inne dolegliwości, to nie jest to rozwiązaniem problemu i taka sytuacja wymaga diagnostyki, konsultacji z lekarzem i leczenia, ale nie na własną rękę.
Wybór leku w okresie laktacji powinien być zawsze świadomy i oparty na analizie dostępnych danych o bezpieczeństwie stosowania danej substancji czynnej u kobiet karmiących. Zasadniczo, najbezpieczniejszym podejściem jest stosowanie leków o możliwie dobrze poznanym profilu bezpieczeństwa, które zostały sklasyfikowane jako L1, L2 lub L3 w systemie Hale’a. W przypadku wątpliwości – kluczowa jest konsultacja z lekarzem posiadającym wiedzę w zakresie farmakoterapii laktacyjnej lub z farmaceutą klinicznym.
Rekomenduje się wybieranie preparatów:
Jeśli to możliwe, należy unikać nowych leków o nieznanym profilu bezpieczeństwa oraz preparatów złożonych, które mogą zawierać składniki o zróżnicowanym stopniu ryzyka. W sytuacjach, gdy leczenie jest niezbędne, a alternatywa bezpieczniejsza nie istnieje, lekarz może zalecić lek klasyfikowany jako L4/L5 – po rozważeniu stosunku korzyści do ryzyka. Nie ma potrzeby rezygnować z leczenia tylko dlatego, że kobieta karmi piersią – najważniejsze jest, aby wybór terapii był uzasadniony, dostosowany do indywidualnych potrzeb i oparty na wiarygodnych źródłach informacji.
Choć ulotka dołączona do opakowania leku jest obowiązkowym dokumentem informacyjnym, nie stanowi wiarygodnego źródła wiedzy na temat bezpieczeństwa stosowania leku w okresie karmienia piersią. Wynika to z faktu, że treść ulotki opiera się przede wszystkim na danych przekazywanych przez producenta w procesie rejestracji produktu, a nie na niezależnych, aktualnych analizach naukowych. Wiele substancji nie jest badanych klinicznie u kobiet karmiących – co zrozumiałe z etycznego ibudżetowego punktu widzenia – dlatego firmy farmaceutyczne często zastrzegają się formułką typu: „brak wystarczających danych, decyzję o stosowaniu należy podjąć po konsultacji z lekarzem”.
Tego rodzaju sformułowania mają na celu zabezpieczenie prawne producenta, a nie przekazanie precyzyjnych informacji klinicznych. Co więcej, w wielu przypadkach w ulotce brakuje jakichkolwiek danych dotyczących laktacji, nawet jeśli z niezależnych źródeł wiadomo, że dany lek jest bezpieczny. W efekcie kobiety karmiące, czytając ulotkę, mogą niesłusznie zrezygnować z leczenia lub odstawić dziecko od piersi, kierując się błędnym przeświadczeniem o ryzyku.
Z tego powodu decyzje o przyjmowaniu leków w czasie karmienia piersią powinny być podejmowane w oparciu o specjalistyczne bazy danych i konsultację z wykwalifikowanym personelem medycznym, a nie wyłącznie na podstawie zapisów zawartych w ChPL lub ulotce.
Wbrew obiegowym opiniom, konieczność odstawienia dziecka od piersi z powodu zażywania leku zdarza się niezwykle rzadko i zazwyczaj dotyczy tylko kilku wysoce toksycznych substancji (np. niektórych leków onkologicznych czy radioaktywnych izotopów lub leków psychotropowych). W przeważającej większości przypadków możliwe jest kontynuowanie karmienia piersią przy jednoczesnym stosowaniu odpowiednio dobranej farmakoterapii. Warto pamiętać, że odstawienie dziecka „na wszelki wypadek” często przynosi więcej szkód niż korzyści – zarówno dla zdrowia niemowlęcia, jak i dla matki.
Nawet jeśli istnieje konieczność czasowego wstrzymania karmienia, należy wcześniej zaplanować odciąganie pokarmu w celu utrzymania laktacji i uniknięcia zastoju mlecznego. W wielu przypadkach jednak wystarczające okazuje się dobranie leku o korzystniejszym profilu bezpieczeństwa lub zmodyfikowanie momentu jego przyjmowania (np. zaraz po karmieniu). Zawsze warto zasięgnąć opinii lekarza, doradcy laktacyjnego lub farmaceuty znającego aktualne wytyczne dotyczące farmakoterapii w okresie laktacji.
Decyzja o odstawieniu dziecka od piersi powinna być ostatecznością, podjętą w oparciu o konkretne wskazania medyczne i dostęp do wiedzy farmakologicznej, a nie oparta na niepotwierdzonych przekonaniach czy zapisach w ulotce.
W środowisku medycznym oraz wśród mam karmiących często powtarzana jest zasada, by unikać karmienia piersią przez dwie godziny po przyjęciu leku, z nadzieją, że w tym czasie stężenie substancji we krwi – a co za tym idzie także w mleku – spadnie do minimum. Choć intuicyjnie wydaje się to rozsądne, w rzeczywistości nie zawsze jest to skuteczne i naukowo uzasadnione podejście.
Wpływ czasu podania leku na jego obecność w mleku zależy od wielu czynników farmakokinetycznych:
Niektóre leki osiągają maksymalne stężenie po kilkunastu minutach, inne – po kilku godzinach. Dodatkowo, wiele preparatów utrzymuje się w osoczu przez długi czas, co oznacza, że nawet po dwóch godzinach nadal mogą być obecne w mleku.
Zamiast stosowania ogólnej zasady „odczekania”, bardziej precyzyjne jest dobranie momentu karmienia w oparciu o indywidualne właściwości konkretnego leku. W niektórych przypadkach przyjęcie leku tuż po karmieniu może rzeczywiście zmniejszyć jego stężenie w kolejnym posiłku dziecka – ale nie jest to reguła.
Wielu rodziców z niepokojem zastanawia się, czy zażywany przez mamę lek może zaszkodzić dziecku karmionemu piersią. W rzeczywistości jednak ilość substancji czynnej, która trafia do organizmu niemowlęcia wraz z mlekiem matki, jest zazwyczaj znikoma – zwłaszcza w porównaniu z dawką terapeutyczną stosowaną u dorosłych. Jest to efekt działania kilku naturalnych mechanizmów ochronnych.
Po pierwsze, każda substancja lecznicza musi przejść z krwi matki do gruczołów mlecznych, co stanowi pierwszą barierę fizjologiczną. Na tym etapie znaczenie mają takie właściwości, jak masa cząsteczkowa leku, jego rozpuszczalność w tłuszczach, stopień wiązania z białkami osocza i pKa (czyli stopień jonizacji). Leki o dużej masie, silnie wiążące się z białkami i mało lipofilne zwykle przenikają do mleka w niewielkim stopniu.
Po drugie, nawet jeśli substancja przedostanie się do mleka, to po spożyciu przez dziecko przechodzi przez układ pokarmowy, gdzie ulega częściowej degradacji, a następnie metabolizowana jest przez wątrobę niemowlęcia. Wcześniej zaś została już w dużym stopniu przetworzona przez wątrobę matki, zanim dotarła do mleka. Oznacza to, że dziecko otrzymuje nie tylko dużo niższą dawkę substancji, ale często również w formie mniej aktywnej biologicznie.
W obawie przed szkodliwym wpływem leku na dziecko, niektóre matki karmiące decydują się na zmniejszenie dawki leku poniżej zaleceń lekarskich, mając nadzieję, że w ten sposób ograniczą jego obecność w mleku. Choć intencje są zrozumiałe, takie postępowanie nie znajduje uzasadnienia medycznego i może przynieść więcej szkód niż korzyści – zarówno dla zdrowia matki, jak i bezpieczeństwa dziecka.
Dawka leku dobierana jest indywidualnie w taki sposób, aby osiągnąć skuteczne stężenie terapeutyczne w organizmie pacjenta. Zmniejszenie dawki może prowadzić do nieskuteczności leczenia, a w przypadku niektórych schorzeń – do ich zaostrzenia lub przewlekłego utrzymywania się objawów. Co więcej, suboptymalne leczenie może wymagać w przyszłości bardziej inwazyjnej interwencji farmakologicznej, której faktyczny wpływ na laktację może być znacznie trudniejszy do kontrolowania.
Warto również zaznaczyć, że zmniejszenie dawki nie zawsze oznacza proporcjonalne obniżenie stężenia leku w mleku matki. Parametry farmakokinetyczne, takie jak nasycenie enzymów wątrobowych czy mechanizmy transportu do mleka, nie zawsze mają liniowy przebieg. Może się więc okazać, że matka przyjmuje dawkę nieskuteczną terapeutycznie, ale nadal wystarczającą do minimalnego, choć potencjalnie istotnego przeniknięcia do mleka.
Dlatego jakiekolwiek modyfikacje dawkowania powinny być przeprowadzane wyłącznie w porozumieniu z lekarzem lub farmaceutą, z uwzględnieniem pełnego obrazu klinicznego i dostępnych danych na temat bezpieczeństwa leku w laktacji.
Charakterystyka Produktu Leczniczego (ChPL) to dokument zatwierdzony przez odpowiednie instytucje rejestrujące lek – w Polsce przez Urząd Rejestracji Produktów Leczniczych (URPL) – który zawiera szczegółowe informacje o danym preparacie, przeznaczone głównie dla personelu medycznego. W odróżnieniu od ulotki dla pacjenta, ChPL jest dokumentem technicznym i obejmuje m.in. dane dotyczące działania farmakologicznego, wskazań terapeutycznych, dawkowania, interakcji, a także stosowania leku w szczególnych grupach pacjentów, w tym u kobiet w ciąży i karmiących piersią.
Informacje dotyczące laktacji znajdują się zazwyczaj w rozdziale „Płodność, ciąża i laktacja”. Niestety, podobnie jak w ulotkach, także w ChPL często pojawiają się ogólne sformułowania typu: „Brak danych dotyczących przenikania do mleka kobiecego” lub „Nie zaleca się stosowania w okresie karmienia piersią”. Jest to spowodowane ograniczoną liczbą badań klinicznych w tej grupie pacjentek, a nie zawsze rzeczywistym zagrożeniem dla dziecka.
Mimo tych ograniczeń, ChPL może być pomocnym źródłem przy identyfikacji substancji czynnych, ich parametrów farmakokinetycznych i mechanizmu działania, co ułatwia dalsze poszukiwanie rzetelnych informacji w specjalistycznych bazach wiedzy o laktacji, takich jak e-lactancia czy kobiety.med.pl. Dokument ten jest dostępny publicznie i można go znaleźć m.in. w internetowym Rejestrze Produktów Leczniczych (https://rejestrymedyczne.ezdrowie.gov.pl).
Farmakoterapia w okresie laktacji nie musi oznaczać rezygnacji z karmienia piersią ani ryzyka dla zdrowia dziecka. Dzięki rozwojowi wiedzy medycznej i dostępowi do rzetelnych źródeł, możliwe jest świadome i bezpieczne stosowanie wielu leków przy jednoczesnym kontynuowaniu laktacji. Kluczowe znaczenie ma tu nie tylko znajomość klasyfikacji ryzyka, takich jak skala Hale’a czy rekomendacje WHO, ale również zrozumienie mechanizmów przenikania leków do mleka, farmakokinetyki oraz potencjalnego wpływu na niemowlę.
Zamiast kierować się niepewnymi zapisami w ulotkach lub powszechnymi mitami, kobiety karmiące powinny mieć dostęp do profesjonalnych baz danych, wsparcia lekarzy i farmaceutów oraz konsultacji z doradcami laktacyjnymi. Każda sytuacja kliniczna wymaga indywidualnej oceny – uwzględniającej zarówno potrzebę leczenia, jak i korzyści płynące z kontynuowania karmienia piersią.
Podejmowanie decyzji o leczeniu w okresie laktacji powinno być oparte na wiedzy, a nie na strachu. Tylko wtedy możliwe jest zapewnienie bezpieczeństwa i dobrostanu zarówno matki, jak i dziecka – bez konieczności wyboru pomiędzy zdrowiem a bliskością.
NAJNOWSZE PORADNIKI

Oczekiwanie na dziecko w małym mieszkaniu przypomina czasem zaawansowaną partię Tetrisa. Każdy...

Wokół diety w ciąży narosło mnóstwo opowieści, które przekazywane z pokolenia na pokolenie...

Dla wielu kobiet ciąża to czas, w którym dotychczasowe nawyki związane z odpoczynkiem muszą ulec...